سرطان المريء الغدي (EAC) هو أحد الأشكال الرئيسية لسرطان المريء، ويُعد سادس أخطر أنواع السرطان على مستوى العالم، ولا يوجد له علاج مستهدف فعال حتى الآن. يعتمد المرضى على العلاج الكيميائي كمعيار رعاية أساسي، والذي يبدأ قبل التدخلات الجراحية تحت اسم “العلاج الكيميائي المساعد الجديد” (NACT) بهدف تقليص الأورام أو السيطرة عليها. ومع ذلك، يصبح معظم المرضى مقاومين لبعض أنواع NACT، مما يؤدي إلى نتائج سيئة.
نظرًا للنقص الحاد في البدائل العلاجية، يستمر المرضى، سواء كانوا مستجيبين أو غير مستجيبين، في تلقي أحد العلاجات الكيميائية المتاحة دون معرفة ما إذا كان سيُجدي نفعًا. حتى لدى المستجيبين، قد لا يوقف العلاج الكيميائي المختار تقدم أورامهم وانتشارها بشكل كامل، وقد يكون له آثار جانبية سامة على الجسم. إن توفر نموذج دقيق للطب الشخصي، خاص بكل مريض، يمكنه التنبؤ بدقة باستجابة المريض لأنواع مختلفة من NACT في الوقت المناسب، يمثل حاجة ماسة لم يتم تلبيتها بعد.
كان الباحثون قد قاموا بزراعة ما يُعرف بـ “العضويات” من خلايا EAC التي تم أخذ خزعات منها. هذه العضويات هي أعضاء مصغرة ثلاثية الأبعاد للمريء تتكون من خلايا جذعية خاصة بالأنسجة وتُظهر خصائص مهمة لبطانة الظهارة المريئية. ومع ذلك، تفتقر هذه العضويات إلى مكونات مهمة من البيئة الدقيقة للورم (TME) الخاصة بالمريض، مثل الخلايا الليفية السدوية وألياف الكولاجين، وبالتالي، فإنها لا تُظهر نفس الاستجابات للعلاج الكيميائي المساعد الجديد (NACT) مثل الأورام الفعلية.
تطور جديد في الطب الشخصي
الآن، أحرز تعاون بحثي بقيادة الدكتور دونالد إنجبر، المدير المؤسس لمعهد “فايس” للهندسة المستوحاة بيولوجيًا بجامعة هارفارد، والدكتور لورنزو فيري، رئيس قسم جراحة الصدر والجهاز الهضمي العلوي في المركز الصحي لجامعة مكغيل بمونتريال، تقدمًا في حل الطب الشخصي الذي يمكن أن يحسن العلاج الكيميائي لمرضى سرطان المريء الغدي.
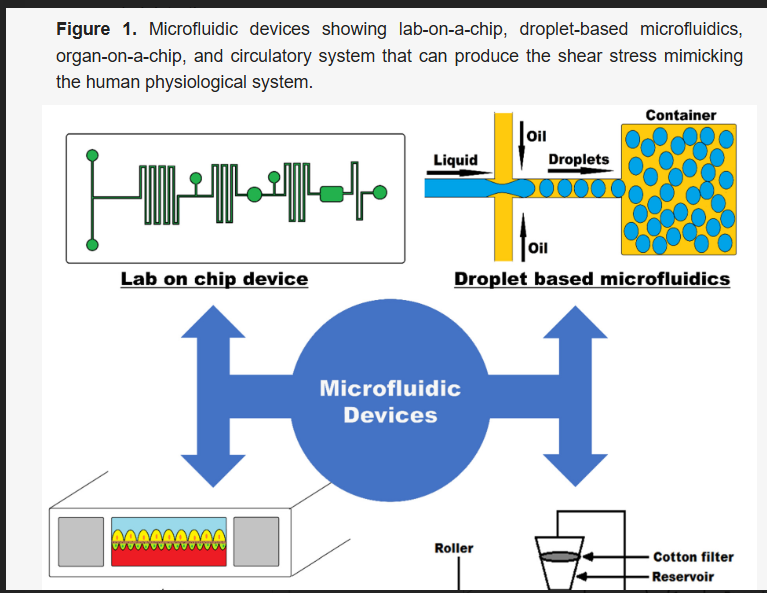
استفاد الباحثون من تقنية “رقائق الأعضاء البشرية” المعتمدة على الزراعة الميكروفلويدية (microfluidic culture technology) التابعة لمعهد “فايس”، واستخدموها لزراعة عضويات سرطان المريء الغدي (EAC organoids) جنبًا إلى جنب مع خلايا سدوية (stromal cells) معزولة من نفس الخزعات التي حصل عليها فريق مكغيل من مرضى سرطان المريء الغدي في دراسة سريرية، وذلك لإنشاء نماذج “رقائق السرطان” (Cancer Chip) الخاصة بالمرضى، والتي تشمل البيئة الدقيقة للورم (TME). من خلال استعادة جزء من التعقيد المتأصل للبيئة الدقيقة للورم في المختبر (in vitro)، تمكن الفريق من التنبؤ باستجابات الأورام لدى المرضى للعلاج الكيميائي المساعد الجديد (NACT) بشكل أكثر دقة بكثير من نماذج العضويات ثلاثية الأبعاد الأكثر ثباتًا والأقل تعقيدًا. نظرًا لأن هذا النهج يمكن أن ينتج نتائج في غضون 12 يومًا من بدء النموذج، فإنه يتيح التصنيف السريع لمرضى سرطان المريء الغدي إلى مستجيبين وغير مستجيبين، والتحقق من العلاجات الكيميائية المساعدة غير القياسية بناءً على عوامل كيميائية مختلفة للمرضى المقاومين في إطار زمني مفيد سريريًا. وقد تم الإبلاغ عن النتائج في مجلة “Journal of Translational Medicine”.
نهج مُبشر للطب الدقيق
صرح الدكتور دونالد إنجبر، المدير المؤسس لمعهد فايس للهندسة المستوحاة بيولوجيًا بجامعة هارفارد: “يعتمد هذا النهج الذي يركز على المريض بشكل كبير على نجاحاتنا السابقة في استخدام تقنية رقائق الأعضاء البشرية لإعادة إنشاء البيئة الدقيقة للورم لكل مريض سرطان خارج جسمه، حتى نتمكن من تحديد التركيبة الدوائية التي ستعمل بشكل أفضل لذلك المريض بالذات.” وأضاف: “يمكن تطبيق هذه الطريقة الجديدة للطب الشخصي في المراكز السريرية التي تركز على رعاية المرضى الذين يعانون من أنواع مختلفة من السرطان، مثل المركز الذي يديره متعاونونا مع مرضى سرطان المريء. ولعل الأهم بنفس القدر، يمكن استخدامها أيضًا كمنصة اختبار قبل سريرية لفتح آفاق جديدة في تطوير علاجات مستهدفة للورم أو سدى الورم لمرضى السرطان وتمكين اكتشاف المؤشرات الحيوية التي يمكن استخدامها لمراقبة وتحسين تأثيرات الدواء في هؤلاء المرضى.”
الدكتور إنجبر هو أيضًا أستاذ جودا فولكمان في البيولوجيا الوعائية بكلية الطب بجامعة هارفارد ومستشفى بوسطن للأطفال، وأستاذ هانزجورج فايس في الهندسة المستوحاة بيولوجيًا في كلية جون أ. بولسون للهندسة والعلوم التطبيقية بجامعة هارفارد.
نمذجة أمراض المريء
بدأ فريقا إنجبر وفيري التعاون بالفعل في عام 2023 في دراسة سابقة قاموا فيها بنمذجة مريء باريت في رقاقة عضو ميكروفلويدية بدعم حيوي من المعاهد الوطنية للصحة (NIH) ومركز أبحاث السرطان في المملكة المتحدة (Cancer Research UK). يمكن أن يكون مريء باريت سابقة خبيثة لسرطان المريء الغدي، والذي يُعتقد أنه نتيجة لسلسلة من التغيرات المرضية التي تمر بها البطانة الظهارية للمريء السفلي. تبدأ هذه التغيرات بالتهاب، والذي يحدث غالبًا بسبب ارتجاع الحمض، ثم تستمر عبر تحول نسيج المريء إلى نسيج يشبه المعدة والأمعاء الدقيقة شديد التكاثر (مريء باريت)، لتؤدي في النهاية إلى تحول هذه الخلايا الشاذة عالية التكاثر إلى خلايا سرطانية. الأهم من ذلك، أن هذه التغيرات الخبيثة لا تنتج فقط عن العمليات الجزيئية والخلوية في بطانة الظهارة للمريء، ولكن أيضًا في “السدى” الكامن تحته، والذي يتكون من خلايا ليفية تتواصل مع الخلايا السرطانية من خلال تبادل مستمر للجزيئات، ويحتوي أيضًا على خلايا مناعية وأوعية دموية.
قالت الدكتورة إيلي شيمشوني، المؤلفة الثانية للدراسة، والتي كانت زميلة ما بعد الدكتوراه في فريق إنجبر خلال الدراستين: “بينما قمنا في عملنا السابق بإعادة إنشاء المراحل المبكرة من العملية المرضية التي قد تؤدي إلى سرطان المريء الغدي، وهي مريء باريت، في دراستنا الجديدة، تقدمنا بسرعة إلى نتيجتها السرطانية النهائية”. وأضافت: “فقط من خلال إعادة تشكيل المكونات الرئيسية للبيئة الدقيقة للورم ومحاكاة بعض تدفقات السوائل فيها، والتي يتم توفيرها عادة بواسطة السائل المحيط بالخلايا (السائل الخلالي) والأوعية الدموية الداعمة، تمكنا من تحقيق تعرض دوائي ذي صلة فسيولوجيًا، والتنبؤ بدقة باستجابات المرضى للعلاج الكيميائي المساعد الجديد في رقائق سرطان المريء الغدي المخصصة للمريض. هذا لم يكن ممكنًا باستخدام العضويات السرطانية”.
من المرضى إلى رقائق السرطان والعودة
صمم الفريق رقاقة سرطان المريء الغدي التي تحاكي البيئة الدقيقة للورم عن طريق إنشاء عضويات شخصية لسرطان المريء الغدي من خزعات تم الحصول عليها بالمنظار من مرضى تم تشخيصهم حديثًا بسرطان المريء الغدي ولم يتم علاجهم بعد. أتقنت الدكتورة سانجيما بال، المؤلفة الأولى، وأعضاء آخرون في فريق فيري في المركز الصحي بجامعة مكغيل، حيث يعالج فيري مرضى سرطان المريء، القدرة على إنشاء عضويات مريئية مطابقة للمريض بتناسق عالٍ. بعد ذلك، أزال الفريق العضويات من طبق الزراعة، وقاموا بتفكيكها إلى خلاياها المكونة، وزرعوا الخلايا في إحدى قناتين متوازيتين لرقاقة ميكروفلويدية بحجم عصا الذاكرة، وأضافوا الخلايا الليفية المرتبطة بالورم من نفس المرضى إلى القناة الأخرى لتشكيل سدى ورم مجاور. يفصل القناتين غشاء مسامي يسمح لأنسجة السرطان والسدى بتبادل الجزيئات بحرية كما يحدث في الورم الفعلي. أخيرًا، أضاف الباحثون مزيجًا ثلاثيًا من العلاج الكيميائي القائم على الدوسيتاكسيل إلى السوائل المغذية التي تتدفق عبر قناة السدى، باستخدام تركيزات دوائية وأوقات تعرض تحاكي دورة من العلاج الكيميائي في مرضى سرطان المريء الغدي.
بالنسبة لمجموعة من ثمانية مرضى، تنبأت جميع رقائق سرطان المريء الغدي بدقة باستجاباتهم للعلاج الكيميائي المساعد الجديد في غضون 12 يومًا. في أربع من الرقائق، تسبب العلاج الكيميائي في موت خلايا سرطان المريء الغدي، بينما في الأربع رقائق الأخرى، نجت خلايا سرطان المريء الغدي من العلاج الكيميائي. ارتبطت هذه النتائج بشكل مثالي باستجابات المرضى لنفس العلاج الكيميائي ومعدلات بقائهم على قيد الحياة بعد الاستئصال الجراحي لأورام سرطان المريء الغدي.
كان من بين المؤلفين الآخرين في الدراسة سلفادور فلوريس توريس، ومينغيانغ كونغ، وكلسوم تاي، وفينا سانغوان، ونيكولاس بيرتوس، وسوينكي دونوفان بيلي، وجولي بيروبي. وقد تم تمويل الدراسة من خلال منحة “تحدي كبير لأبحاث السرطان في المملكة المتحدة – إعادة برمجة السدى” (STORMing Cancer) التي مكنت اتحادًا من الباحثين، بما في ذلك إنجبر وفيري، من التركيز على دور السدى في أمراض مختلفة، بالإضافة إلى مؤسسة مستشفى مونتريال العام (لورنزو فيري)، وجائزة منحة تأثير من برامج الأبحاث الطبية الموجهة من الكونغرس التابعة لوزارة الدفاع (الجائزة رقم CA200572).